PATOLOGIE
L’approccio alle malattie del capello e del cuoio capelluto richiede una preparazione specifica con un percorso formativo che permetta di riconoscere il problema e di saperlo affrontare da parte del professionista Tricologo prendendo in considerazione non solo la patologia in sé ma anche, e soprattutto, il paziente affetto.
Di seguito le patologie più comuni trattate presso il nostro studio.
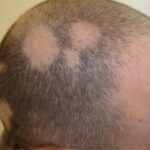
ALOPECIA AREATA
- Alopecia Areata
- Alopecia Areata
L’alopecia areata è una patologia molto frequente del sistema pilifero, interessa circa l’1% della popolazione ma si pensa che, nelle sue forme più lievi, sia molto più comune.
Si caratterizza per la comparsa di chiazze prive di peli, asintomatiche e non cicatriziali, di forma per lo più rotondeggiante, di numero e dimensioni variabili, che si possono estendere a tutto il cuoio capelluto e alle altre zone pilifere.
Nel 10% dei casi sono presenti lesioni ungueali associate. Nonostante la sua benignità clinica la patologia può avere un impatto devastante sulla qualità della vita dei pazienti e dei loro congiunti, soprattutto nei casi pediatrici e nelle donne.
Può esordire a qualsiasi età ma possono essere evidenziati due picchi di frequenza: prima della pubertà e tra i 20 e i 40 anni.
La lesione iniziale è, nei casi più caratteristici, una chiazza circoscritta totalmente glabra. La superficie della chiazza è bianca o rosea, liscia e senza squame.
Sono generalmente assenti sintomi soggettivi ma alcuni pazienti lamentano prurito, sensibilità o parestesie dolorose nel periodo immediatamente precedente lo sviluppo di una nuova lesione.
La chiazza iniziale può guarire in pochi mesi o ne possono apparire di nuove dopo un intervallo di 3-6 settimane anche mentre la prima va in remissione.
Le aree glabre isolate possono confluire più o meno rapidamente per una diffusa perdita dei rimanenti capelli.
In alcuni casi la perdita iniziale di capelli è diffusa e un’alopecia totale del cuoio capelluto si può verificare nel giro di 48 ore.
La definizione di alopecia totale viene applicata ai casi di una totale o quasi totale perdita di capelli, quella di alopecia universale si applica ai casi in cui vengono persi anche tutti gli altri peli del corpo.
L’alopecia areata può rimanere confinata a singole chiazze del cuoio capelluto, della barba, delle ciglia, delle sopracciglia, magari di un occhio soltanto. Zone con anagen di breve durata e telogen relativamente lungo e quindi teoricamente meno predisposte ad una patologia che dovrebbe interessare i peli anageni a più alto indice mitotico.
D’altro canto, qualunque sia la zona di inizio, non può essere esclusa una successiva generalizzazione della malattia.
PATOGENESI
Il meccanismo patogenetico dell’alopecia areata consiste sostanzialmente in un danneggiamento dei melanociti e dei cheratinociti della matrice del pelo che dovrebbero differenziarsi verso il fusto.
Sembra che l’alopecia areata colpisca solo i follicoli che si trovano in una ristretta sottofase anagenica, quella a maggiore attività mitotica (anagen V).
Nell’uomo questa evenienza può verificarsi soprattutto in soggetti con pochi peli in telogen ed in regioni in cui l’anagen è più lungo. Ciò spiega come l’alopecia areata sia più rara nei pazienti con alopecia androgenetica, nei quali l’anagen è di breve durata, e come la localizzazione in zone ad anagen più breve (nuca, regioni temporali, ed ancora peggio pube e sopracciglia) abbia una prognosi peggiore.
Tuttavia non si verifica quasi mai un danno permanente del follicolo pilifero nonostante esso vada incontro ad una serie di fenomeni degenerativi più o meno rilevanti.
FATTORI PSICOLOGICI
È da tempo immemorabile che resoconti aneddotici attribuiscono lo scatenamento o l’aggravamento dell’alopecia areata allo stress. Un recente studio caso/controllo ha dimostrato la maggiore frequenza di eventi stressanti, per lo più familiari, nei pazienti affetti da alopecia areata, soprattutto donne, rispetto ai controlli. Un altro studio ha dimostrato che, sebbene gli effetti degli stress psico-sociali possano essere in causa sia nei bambini che negli adulti, non vi è nessuna correlazione fra gravità dell’alopecia, stato psicologico del paziente e intensità dello stress subito.
Il fattore stressante più importante sembra essere proprio la compromissione dell’aspetto estetico.
Disturbi psichiatrici minori (ansia e depressione) sono stati riscontrati in una percentuale tra il 33% e il 93% dei pazienti e sembrano essere prevalentemente secondari alla patologia tricologica. Tali disturbi possono persistere per anni anche in caso di guarigione. Disturbi psichiatrici maggiori, comprese le psicosi, possono essere presenti nell’11% dei casi.
FATTORI IMMUNOLOGICI
La convinzione che l’alopecia areata sia una malattia autoimmune si basa su molti riscontri.
Negli ultimi decenni è stato evidenziato il ruolo delle popolazioni linfocitarie che mostrano variazioni sia del numero totale dei T linfociti che delle loro sottopopolazioni nel sangue periferico.
Si è osservato che le sottopopolazioni linfocitarie e le immunocitochine prodotte variano nelle diverse fasi della malattia, possibili spie dell’attività locale dei processi patologici.
Un fattore importante che può giocare un ruolo nella patogenesi dell’alopecia areata è la perdita del cosiddetto “privilegio immunologico” del follicolo pilifero.
In condizioni normali, il nostro sistema immunitario non è in grado di entrare in contatto con gli antigeni presenti nel follicolo pilifero perché sequestrati in posizioni non accessibili alle cellule infiammatorie e perché mancano gli antigeni di istocompatibilità di I e II classe e le cellule dendritiche in grado di presentarli. Nell’alopecia areata viene meno questa protezione e, in fase attiva, è invece frequente il riscontro di numerose cellule dendritiche disposte alla periferia e nel contesto dei follicoli piliferi affetti, soprattutto nella porzione bulbare che rappresenta il principale bersaglio in questa patologia.
Infiltrato che si riduce drasticamente nel caso di trattamenti efficaci.
STAGIONALITA’
In buona parte dei pazienti affetti da alopecia areata non è possibile riscontrare nessun evento scatenante.
In uno studio presente in letteratura medica è emerso che, nella maggior parte dei pazienti con alopecia areata recidivante, i nuovi episodi presentavano un andamento stagionale con un minimo di recidive nei mesi estivi ed un incremento nell’autunno-inverno. Ulteriori osservazioni nei recenti anni più caldi rispetto alla media dei precedenti, hanno dimostrato che la curva delle recidive si è spostata: il picco si presenta oggi solo in pieno inverno.
Si può quindi ipotizzare che, almeno in alcuni pazienti, l’alopecia venga innescata dall’inizio di un nuovo ciclo pilare, condizionato dalle temperature come avviene nei cicli pilari normali, nel momento di massima espressione degli antigeni melanocitari e cheratinocitari di moltiplicazione e differenziazione.
PROGNOSI
La prognosi dell’alopecia areata è imprevedibile.
Molto spesso la remissione è spontanea e si verifica entro un anno. Si stima, però, che il 20% – 30% dei casi evolvano nelle forme più estese e meno dell’1% in quella universale.
Il tasso di recidive è del 50% a 5 anni, dell’80% a 10 anni e quasi del 100% a 20 anni e spesso gli episodi recidivanti sono più gravi di quello iniziale.
ALOPECIA ANDROGENETICA
- Alopecia Androgenetica
- Alopecia Androgenetica
L’alopecia androgenetica è una condizione morbosa cronica, geneticamente determinata, caratterizzata da una progressiva superficializzazione, depigmentazione e miniaturizzazione, fino alla totale atrofia, dei follicoli piliferi ad opera degli ormoni androgeni ed, in particolare, del diidrotestosterone.
La denominazione è stata coniata da Ludwig nel 1962 ed indica i due maggiori fattori patogenetici della malattia cioè gli ormoni androgeni e l’ereditarietà.
Il carattere ereditario che si trasmette è il corredo enzimatico follicolare interessato alla captazione ed alla conversione degli androgeni e più precisamente:
- le due forme isoenzimatiche della 5α-reduttasi
- la P450-aromatasi,
- la 3α-HSD,
- la 17α-HSD,
- il recettore citosolico degli androgeni.
La conversione più significativa nella patogenesi dell’alopecia androgenetica è quella operata dalla 5α-reduttasi che converte il testosterone in diidrotestosterone, l’ormone attivo a livello del follicolo.
L’incidenza della perdita dei capelli di tipo androgenetico, nel corso della vita, si avvicina al 100% negli uomini di razza caucasica e tra l’8 ed il 25% nelle donne ma gli studi nel sesso femminile possono aver escluso quei soggetti con bassi livelli di diradamento, facilmente camuffabili.
Condizioni cliniche associate
È noto che il 50% delle donne con alopecia androgenetica presenta una situazione di ovaio policistico di cui l’irsutismo ne è espressione.
Esiste uno studio americano che dimostra come circa il 50% delle pazienti affette da alopecia androgenetica, prive di ovaio policistico e senza gravi alterazioni ormonali, abbia un indice di massa corporea elevato, e come soprattutto l’8% di esse sia interessata da una obesità significativa.
Nell’uomo, le condizioni associate sono più importanti e gravi: si va dalla semplice ipertricosi del torace, all’ipertrofia prostatica, al rischio ischemico-coronarico.
Per quanto riguarda il rischio oncologico, è stata documentata solo una correlazione tra ipertrofia prostatica e alopecia androgenetica.
Uno studio ha dimostrato come i pazienti con ipertrofia prostatica benigna abbiano una alopecia di grado maggiore e come quelli con grave alopecia androgenetica e ipertrofia prostatica benigna siano più numerosi rispetto alla popolazione standard.
Esiste una correlazione positiva anche tra il rischio ischemico e l’alopecia androgenetica nei maschi sotto i 55 anni di età con una alopecia grave del vertice. Il rischio comprende la mortalità da malattia coronarica e si evidenzia un rapporto diretto con la velocità di progressione dell’alopecia androgenetica piuttosto che con il grado di gravità raggiunto da tale patologia.
Aspetti clinici
L’ alopecia androgenetica si presenta in maniera differente nei due sessi.
- Nell’uomo esita clinicamente in un arretramento della linea frontale dell’attaccatura dei capelli e nello sviluppo di un’area diradata a livello del vertice del capo;
- Nella donna in un diradamento sempre più evidente dell’area centrale del cuoio capelluto.
Negli uomini che sviluppano alopecia androgenetica la caduta dei capelli può iniziare in qualsiasi momento dopo la pubertà.
Il primo cambiamento consiste, di solito, in una recessione bitemporale, presente nel 96% dei maschi caucasici sessualmente maturi compresi coloro nei quali la caduta di capelli non è destinata a progredire ulteriormente.
La recessione bitemporale, quindi, è fisiologica e dipende da meccanismi differenti da quelli della tipica calvizie del vertice e della parte centrale del cuoio capelluto.
Benché la densità dei capelli tenda a diminuire con l’età secondo uno schema dato, non c’è alcun modo di predire quale grado di caduta assumerà alla fine un giovane con principio di alopecia androgenetica.
In generale, coloro i quali cominciano a perdere capelli nella seconda decade sono quelli in cui l’alopecia progredirà maggiormente.
In alcuni maschi la caduta dei capelli può insorgere anche tardivamente, al termine della terza o durante la quarta decade di vita.
Nella donna la calvizie ha un inizio più tardivo, tra i 30 e i 40 anni, ed una progressione molto più lenta dell’analoga alopecia del maschio con un diradamento meno evidente ed una diffusione più ampia.
La patologia può manifestarsi in coincidenza di un cambiamento ormonale, ad esempio l’inizio o l’arresto dell’assunzione di pillole contraccettive, nel periodo post-parto, nel periodo post-pubarcale, in quelli perimenopausali e postmenopausali oppure in conseguenza di una sensibile variazione ponderale che altera l’equilibrio ormonale.
Nelle donne, rispetto allo schema visto negli uomini, la linea frontale viene generalmente conservata con la persistenza di una sottile frangia di capelli, mentre si assiste ad un progressivo diradamento, che diviene sempre più pronunciato, talvolta fino alla scomparsa totale dei capelli del vertice.
Malattia o condizione fisiologica?
Resta da stabilire se l’alopecia androgenetica sia una malattia vera e propria o una condizione fisiologica dovuta all’invecchiamento cronologico.
In effetti non esiste molta letteratura sull’argomento tuttavia si può citare un lavoro di Kligman nel quale si distinguono due situazioni, l’alopecia androgenetica e la “alopecia da invecchiamento”.
La prima si presenta prima dei 50 anni con un assottigliamento del fusto del capello nell’area centrale del cuoio capelluto nella quale si può arrivare ad avere un cuoio capelluto completamente glabro. Nella ”alopecia da invecchiamento”, invece, l’assottigliamento del fusto del capello può aver luogo solo dopo i 50 anni d’età e non si rinvengono fattori di familiarità in rapporto alla sua origine. Il diradamento interessa tutta la capigliatura e non esita mai in un cuoio capelluto completamente glabro.
Naturalmente, con l’avanzare dell’età, le due condizioni possono coesistere in quanto l’invecchiamento, purtroppo, non è gestibile.
TELOGEN EFFLUVIUM
Secondo Kligman, a cui si deve la prima descrizione nel 1961, il telogen effluvium è una sindrome la cui caratteristica clinica è l’aumento della caduta dei capelli senza che si manifesti un chiaro diradamento.
Un paio di anni dopo Headington lo definì come il risultato di una perturbazione del ciclo del pelo che si manifesta con un’aumentata caduta di capelli in telogen.
Per Whiting (1996), il telogen effluvium è una forma di caduta diffusa di capelli che interessa l’intero cuoio capelluto senza un’evidente causa.
Tutte queste definizioni sono solo parziali e va sottolineato che nessuno ha mai definito che cosa si intenda per aumento di caduta.
Una definizione di telogen effluvium accettabile potrebbe essere: “una eccessiva caduta in telogen, che colpisce prevalentemente donne fra i 30 e i 60 anni che hanno generalmente un cuoio capelluto pieno di capelli e che può portare, col tempo, ad un diradamento più o meno grave”.
Bisogna distinguere il telogen effluvium vero, che può essere acuto o cronico, dallo pseudo-telogen effluvium.
Il telogen effluvium vero dipende da una prematura entrata in telogen del capello e comprende almeno tre tipi patogeneticamente distinti:
- Quello carenziale, che si verifica in seguito ad emorragie, anemie, deficit di ferro, zinco, selenio e altri oligoelementi;
- La forma che segue la somministrazione di farmaci come chemioterapici o eparinoidi;
- La forma che segue uno stress emozionale.
Lo pseudo-telogen effluvium dipende invece da un prematuro distacco del telogen (teloptosi). Esempi di pseudo-telogen effluvium sono quello che segue la terapia con minoxidil o la caduta autunnale, probabilmente conseguente all’esposizione solare dell’estate precedente.
Il telogen effluvium è facilmente diagnosticabile.
La storia clinica è essenziale, spesso si osserva l’associazione con una terapia, con il parto, con situazioni carenziali quali quelle conseguenti all’anoressia o semplicemente alle diete dimagranti talora anche associate all’attività in palestra.
In realtà, mentre nella maggioranza dei pazienti con telogen effluvium acuto è facile evocare un episodio di questo tipo, nel caso di una forma cronica questo è più difficile. Un’indagine accurata può tuttavia far emergere storie di problemi familiari o lavorativi. Non vanno dimenticate le patologie associate come la frequente tireopatia autoimmune, il lupus eritematoso sistemico, la colite ulcerosa o la gastrite atrofica.
La forma acuta non giunge generalmente al tricologo perché intercettata da medici di famiglia, farmacisti o parrucchieri e, per sua natura, guarisce spontaneamente in poche settimane, giustificando le più svariate, assurde e costose “terapie”.
La forma cronica è molto più frequente e di solito la persona affetta è scoraggiata a causa dei vani tentativi terapeutici pregressi senza avere prima stabilito quale sia la causa scatenante del fenomeno.
I pazienti tipici, di solito donne, si presentano alla visita lamentando un’eccessiva caduta di capelli, talora così grave da spaventarli.
Se ben interrogati, spesso riferiscono parestesie al cuoio capelluto descritte come sensazione di dolore alla radice del pelo, puntura di spilli o, più di rado, bruciore.
Generalmente ricordano con buona precisione quando è iniziata la caduta.
Di regola il paziente non esibisce alcuna chiazza alopecica ma a volte, soprattutto quando la forma dura da tanto tempo, si osserva un’alopecia diffusa che interessa anche le zone sopraauricolari e occipitali.
Il telogen effluvium ha decorso variabile.
La forma acuta guarisce spontaneamente in circa due mesi dando luogo ad una completa restitutio ad integrum. Nella forma cronica si possono avere una serie di miglioramenti e recidive. Più di rado il decorso è continuo.
SEBORREA
La seborrea, o cute oleosa, è un fenomeno comune che viene raramente diagnosticato, forse per il fatto che viene considerata una condizione normale o comunque parafisiologica. Si intende con questo termine l’eccessiva produzione di sebo.
La cute del seborroico, nelle aree ricche di ghiandole sebacee, è lucida; le pieghe naso-geniene, la fronte e la zona retro-auricolare risultano al tatto grasse ed oleose ed i pazienti, specialmente se donne, si lamentano di questo aspetto.
Anche i capelli sono spesso grassi, difficili da pettinare e sul cuoio capellluto eritematoso possono svilupparsi delle squame.
Se la seborrea si associa a forfora, con formazione di squame giallastre ed untuose, si parla di pitiriasi steatoide.
Soprattutto durante il periodo estivo e nei climi caldi la seborrea può essere causa di grave disagio. Spesso, inoltre, è accompagnata dall’aumento della sudorazione (iperidrosi) tanto da risultare difficile stabilire se il principale responsabile delle sgradevoli condizioni cutanee sia il sebo o il sudore. Nei mesi invernali o nei climi asciutti il problema appare meno rilevante. La produzione eccessiva di sebo, talvolta, porta allo sviluppo di un odore corporeo rancido e sgradevole (bromidrosi).
Negli anziani la seborrea tende a diminuire ma comunque il problema può permanere per tutta la vita.
Anche i fattori emozionali hanno la loro importanza.
Sia la seborrea che l’alopecia androgenetica sono legate alla attività androgena ma non c’è un rapporto di connessione diretto tra le due condizioni, esistono soggetti con forte seborrea ma che non sviluppano una calvizie. I soggetti con alopecia androgenetica lamentano spesso untuosità del cuoio capelluto. Seborrea e Defluvio Androgenetico sono pertanto spesso contemporanei ma non sono l’uno conseguenza dell’altro.
PSORIASI
- Psoriasi
- Psoriasi
La psoriasi è una dermatosi cronica, geneticamente determinata e di difficile trattamento.
L’elemento caratteristico è una chiazza eritematosa, a limiti netti, coperta da un accumulo di squame bianco-argentee friabili ed evidenziabili con una piccola manovra di grattamento. Questa manovra rende più bianca la chiazza e ne libera piccoli frammenti micacei.
Si presenta sul cuoio capelluto con chiazze rossastre coperte da cumuli compatti di squame color bianco-argenteo.
Nelle forme più gravi può essere interessato tutto il cuoio capelluto (psoriasi “a calotta” o “a caschetto”) ma l’estensione oltre il margine d’inserzione dei capelli è inferiore rispetto alla dermatite seborroica.
Nella maggior parte dei casi il prurito è presente ma scarso.
Dato che la papilla germinativa e la matrice del pelo sono situate più profondamente e non sono quindi disturbate dal problema cutaneo di superficie, solo raramente c’è perdita di capelli.
Bisogna porre particolare attenzione alla somministrazione di terapie mediche locali perchè l’ aumentato flusso ematico e le anomalie della cheratinizzazione cellulare, che caratterizzano la psoriasi, determinano un’aumentata penetrazione delle sostanze applicate sul cuoio capelluto con maggiore probabilità di effetti collaterali.
Prima di intraprendere una terapia è sempre necessario fare una corretta diagnosi. Spesso risulta difficile differenziare dermatite seborroica e psoriasi, molto spesso le due affezioni coesistono e l’una condiziona l’evoluzione dell’altra. Si parla in questo caso di “sebo-psoriasi”.
E’ bene sottolineare che diagnosi e terapia della psoriasi e della dermatite seborroica sono di competenza esclusivamente medica e l’uso di prodotti “prescritti” da altre figure professionali di dubbia competenza potrebbe peggiorare il quadro patologico.
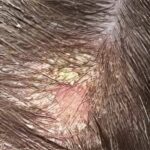
FOLLICOLITE DECALVANTE
- Follicolite Decalvante
Sotto il termine generico di Follicolite Decalvante vengono solitamente raggruppati quei disordini del capello caratterizzati clinicamente dalla formazione di una follicolite cronica che va progressivamente incontro ad alopecia cicatriziale.
La follicolite decalvante in senso stretto è una follicolite stafilococcica profonda.
Esordisce con papulo-pustole con tendenza al raggruppamento che progressivamente portano ad una perdita dei capelli con formazione di chiazze alopeciche circondate da croste e da pustole follicolari cui segue la progressiva distruzione dei follicoli colpiti.
Si tratta di una follicolite ad andamento cronico recidivante con tendenza all’accrescimento periferico e alla formazione di un’area centrale cicatriziale.
La “tufted folliculitis” è una varietà di follicolite decalvante caratterizzata dalla formazione di aree infiammate e circoscritte di alopecia cicatriziale del cuoio capelluto precedute da eritema e desquamazione in cui alcuni capelli possono sopravvivere e raggrupparsi in ciuffi di 15 o più elementi che emergono dallo stesso ostio follicolare.
Il trattamento è estremamente problematico e consiste nella eradicazione dello Stephilococcus Aureus dal cuoio capelluto.
PITIRIASIS SIMPLEX CAPITIS
- Pityriasis Amiantacea
La forfora, affezione di poco conto ma non banale, è un processo desquamativo del cuoio capelluto che non si accompagna ad altre patologie cutanee localizzate sul capillizio o in altre sedi.
Insorge normalmente fra i 10 e i 25 anni e migliora spontaneamente verso i 45 – 55 anche se può persistere fino alla vecchiaia.
I vari studi presenti in letteratura, pur non dandole un connotato prettamente patologico, la considerano comunque un’anomalia in quanto non si presenta nella maggior parte delle persone. È causata da un accelerato ricambio delle cellule epidermiche che, a causa dell’aumento di velocità di migrazione, non riescono a raggiungere la completa maturazione prima di distaccarsi. Si formano pertanto delle squame bianche o grigiastre localizzate in chiazze o, più spesso, diffusamente distribuite su tutto il cuoio capelluto.
Clinicamente si distinguono:
- Pitiriasi secca, o semplice, nella quale il cuoio capelluto è coperto da piccole squame molto fini, di facile distacco, che impolverano gli abiti, con cute normale e prurito assente
- Pitiriasi grassa, o steatoide, nella quale squame più grosse, untuose e giallastre aderiscono ad un cuoio capelluto talvolta leggermente eritematoso e trasudante con un modesto prurito.
La facilità di separare tale condizione dalla psoriasi e dalla dermatite seborroica è stata ripetutamente ribadita da svariati autori ma il motivo per cui sia lecito tenere separate queste condizioni non è del tutto chiaro. Non si può affermare che la psoriasi e la dermatite seborroica di moderata gravità presentino aspetti clinici distinguibili da quelli della forfora.
Gli studi sinora eseguiti non sono sufficienti ed adeguati a dimostrare se la forfora abbia o meno una sua specifica connotazione istopatologica e se possa essere tenuta distinta dalla psoriasi e dalla dermatite seborroica di media gravità in base a specifici criteri clinici o istopatologici.
Nelle squame e fra i capelli dei soggetti con forfora è spesso presente in quantità massiva un micete, il Pityrosporum Ovale il cui ruolo patogenetico non è tuttavia definitivamente chiarito. La forfora può anche essere presente in assenza di elevati quantitativi di Pityrosporum per cui non è ancora del tutto chiaro se sia il micete responsabile della forfora o, al contrario, un cuoio capelluto con forfora costituisca un terreno favorevole al suo sviluppo.
Le conclusioni che derivano dalla revisione della letteratura sono le seguenti:
- Il Pityrosporum Ovale è il più comune microrganismo quantitativamente associato alla forfora
- Una diminuzione del Pityrosporum Ovale da parte di un ampio spettro di agenti antimicotici comporta una riduzione della desquamazione cutanea
- La ricolonizzazione con il microrganismo comporta la ricomparsa della forfora.
TRICOTILLOMANIA
- Tricotillomania
La tricotillomania è una forma di alopecia da trazione legata all’impulso di strapparsi i capelli.
E’ una dermatite artefatta considerata erroneamente una patologia poco comune.
La diagnosi non è sempre facile perchè più di un terzo dei pazienti nega che l’alopecia sia autoindotta. Spesso viene posta grazie al tipico quadro clinico ma, per fornire dati obiettivi, può essere anche richiesta una biopsia del cuoio capelluto.
Si tratta più spesso di bambini che, più o meno coscientemente, durante la lettura, lo studio o il riposo a letto, attorcigliano e strappano ciocche di capelli con le dita.
L’alopecia da tricotillomania può essere indefinita o nettamente demarcata, con chiazze di forma irregolare e bizzarra nelle quali i capelli sono assenti, spezzati o ricrescono di diversa lunghezza. Più frequentemente coinvolte sono le regioni frontotemporale e parietotemporale ma possono essere interessate anche le ciglia, le sopracciglia e la barba.
Alcuni soggetti deglutiscono poi i peli rimossi, evento che può determinare la comparsa di tricobezoari ed ostruzione gastrointestinale, ittero ostruttivo e pancreatite acuta.
Non è chiara la causa di questa affezione che in genere è cronica, resistente alla terapia e soggetta a recidive.
Sia nei bambini che negli adulti è stata descritta un’associazione significativa con i disturbi d’ansia. Con minore frequenza si riscontrano contemporaneamente disturbi del comportamento alimentare, abuso di sostanze, disturbi della personalità, intelligenza subnormale, schizofrenia e disturbi dissociativi.
La tricotillomania è attualmente classificata fra i “disturbi del controllo degli impulsi” anche se spesso, sopratutto nei bambini, non si riscontrano elementi caratteristici quali il senso di aumentata tensione prima dello strappamento, la sensazione di gratificazione e la diminuzione della tensione in seguito a tale atto.
La diagnosi differenziale comprende, fra le altre, l’alopecia areata, l’alopecia androgenetica, la tinea capitis, l’ipotiroidismo e la sifilide secondaria ma queste forme dovrebbero essere facilmente escluse grazie ad una attenta osservazione e ad una buona anamnesi.
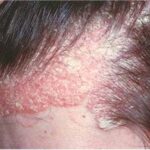
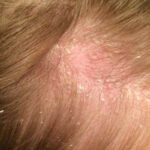
DERMATITE SEBORROICA
- Dermatite Seborroica
- Dermatite Seborroica
- Dermatite Seborroica
È un’affezione molto comune caratterizzata dalla presenza di squame giallastre e untuose che si associano ad eritema, piccole formazioni crostose e prurito talvolta intenso.
È costituita da chiazze eritematose rosee, roseo giallastre o rosso cupo coperte da squame di piccole e media grandezza spesse e untuose, talora simulanti formazioni crostose e con elementi vescicolosi di solito difficilmente apprezzabili.
Si localizza frequentemente a livello del cuoio capelluto ed ai suoi margini. Spesso dal capillizio emerge sulla fronte una chiazza festonata, la “corona seborroica”.
Il rapporto della dermatite seborroica con il cosiddetto “defluvio seborroico” prevalentemente maschile che valorizzerebbe l’idea di una generica predisposizione del seborroico alla alopecia androgenetica è casuale: la dermatite seborroica non è di per se alopecizzante.
Per cause non precisate la dermatite decorre cronicamente con fasi subcliniche e periodi di esacerbazione.
L’eziopatogenesi non è del tutto chiara: si suppone che fattori infettivi, sia batterici che micotici, meccanici, irritativi, psicosomatici, e soprattutto un non chiarita “disfunzione sebacea”, verosimilmente ereditaria, siano alla base del cosiddetto “stato seborroico”.
ALOPECIE CICATRIZIALI


- Alopecia Cicatriziale
- Alopecia Cicatriziale
Esse possono essere ereditarie, si tratta di forme molto rare di scarso interesse pratico, oppure acquisite, tra queste ultime si annoverano molte tipologie e molte cause:
– Follicolite decalvante esordisce come una follicolite papulo-pustolosa cronica che tende ad accrescersi perifericamente, lasciando al centro una cicatrice. La terapia è antibiotica.
– Lupus eritematoso discoide può colpire il cuoio capelluto provocando chiazze di alopecia cicatriziale con rossore, infiammazione e desquamazione. La diagnosi va confermata con biopsia.
– Lichen plano pilare non è raro: si manifesta con piccole chiazze prive di capelli talvolta arrossate ed atrofiche. E’ tipico un intenso prurito del cuoio capelluto, che a volte può precedere anche di molti mesi lo sviluppo delle prime chiazze alopeciche. La causa è sconosciuta, si tratta di una patologia autoimmune che può essere precipitata dallo stress, da farmaci e da traumi meccanici, incluso il trapianto di capelli. Il trattamento si basa sull’utilizzo di cortisonici ed antifiammatori.
– Alopecia frontale fibrotica colpisce quasi esclusivamente le donne dopo la menopausa e a volte sono interessati più membri dello stesso nucleo familiare. Essa provoca una recessione dell’attaccatura frontale dei capelli, la perdita delle sopracciglia e dei peli degli arti. Si sospetta una causa ambientale, non ancora identificata.
– Alopecia cicatriziale centrale centrifuga tipica della razza nera, sembra essere dovuta a danni meccanici e chimici per acconciarsi. Interessa tipicamente la porzione centrale del cuoio capelluto. L’area affetta non è completamente glabra ma presenta capelli sottili e alcuni capelli terminali preservati. Spesso il paziente lamenta prurito e bruciore. L alopecia si estende centrifugamente in modo lento e progressivo.E’ indispensabile modificare il tipo di acconciatura e cercare di impedire o ridurre al minimo la trazione.
ALOPECIE CICATRIZIALI
- Alopecia Cicatriziale
- Alopecia Cicatriziale
Esse possono essere ereditarie, si tratta di forme molto rare di scarso interesse pratico, oppure acquisite, tra queste ultime si annoverano molte tipologie e molte cause:
– Follicolite decalvante esordisce come una follicolite papulo-pustolosa cronica che tende ad accrescersi perifericamente, lasciando al centro una cicatrice. La terapia è antibiotica.
– Lupus eritematoso discoide può colpire il cuoio capelluto provocando chiazze di alopecia cicatriziale con rossore, infiammazione e desquamazione. La diagnosi va confermata con biopsia.
– Lichen plano pilare non è raro: si manifesta con piccole chiazze prive di capelli talvolta arrossate ed atrofiche. E’ tipico un intenso prurito del cuoio capelluto, che a volte può precedere anche di molti mesi lo sviluppo delle prime chiazze alopeciche. La causa è sconosciuta, si tratta di una patologia autoimmune che può essere precipitata dallo stress, da farmaci e da traumi meccanici, incluso il trapianto di capelli. Il trattamento si basa sull’utilizzo di cortisonici ed antifiammatori.
– Alopecia frontale fibrotica colpisce quasi esclusivamente le donne dopo la menopausa e a volte sono interessati più membri dello stesso nucleo familiare. Essa provoca una recessione dell’attaccatura frontale dei capelli, la perdita delle sopracciglia e dei peli degli arti. Si sospetta una causa ambientale, non ancora identificata.
– Alopecia cicatriziale centrale centrifuga tipica della razza nera, sembra essere dovuta a danni meccanici e chimici per acconciarsi. Interessa tipicamente la porzione centrale del cuoio capelluto. L’area affetta non è completamente glabra ma presenta capelli sottili e alcuni capelli terminali preservati. Spesso il paziente lamenta prurito e bruciore. L alopecia si estende centrifugamente in modo lento e progressivo.E’ indispensabile modificare il tipo di acconciatura e cercare di impedire o ridurre al minimo la trazione.